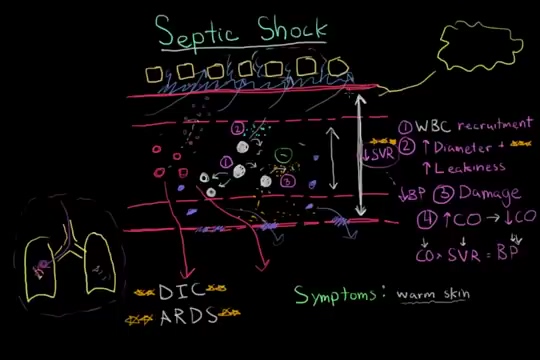
感染性休克是脓毒症最严重的阶段,指由感染引发的全身炎症反应失控,导致循环衰竭和细胞代谢紊乱,即使经过充分的液体复苏,仍需要升压药来维持血压,并伴有组织灌注不足的危重综合征。
核心病理生理机制
其本质是感染触发的全身性、过度的炎症反应和凝血激活,导致:
-
血管功能障碍:炎症介质引起血管舒张、通透性增加,导致有效循环血容量严重不足和低血压。
-
心肌抑制:炎症因子直接抑制心脏功能,导致心输出量可能无法代偿。
-
微循环障碍与凝血异常:内皮损伤激活凝血系统,形成微血栓,加重组织缺血缺氧。
-
细胞代谢障碍:细胞无法有效利用氧气,导致乳酸堆积,发生多器官功能障碍。
临床表现与识别
-
全身表现:发热或低体温、心率呼吸增快。
-
循环衰竭表现:持续性低血压(收缩压 < 90 mmHg 或较基础值下降 > 40 mmHg),需升压药维持。
-
组织灌注不足表现:皮肤花斑、湿冷;尿量显著减少;意识改变(烦躁、嗜睡);血乳酸水平升高(>2 mmol/L)。
诊断与治疗原则
诊断基于感染证据 + 脓毒症诊断 + 经充分液体复苏后仍存在的顽固性低血压。
治疗争分夺秒,遵循“集束化治疗”方案,核心包括:
-
早期识别与抗生素:1小时内获取血培养并启用强效广谱抗生素。
-
液体复苏:快速输注晶体液(如30ml/kg),纠正容量不足。
-
血管活性药物:在液体复苏后血压仍不达标时,立即使用去甲肾上腺素等升压药。
-
源头控制:尽快清除感染灶(如手术引流)。
-
器官功能支持:根据需要给予呼吸机、肾脏替代治疗等。
预后与总结
感染性休克是重症监护室主要死因之一,死亡率高。其成功救治依赖于早期识别、快速干预和综合支持。它不仅是“严重的感染”,更是感染引发的、危及生命的全身循环和细胞功能衰竭。
© 版权声明
文章版权归作者所有,未经允许请勿转载。
THE END





暂无评论内容