肝硬化门脉高压患者,若出现食管、胃底静脉曲张破裂大出血会严重威胁患者生命,尽管经食管镜静脉套扎术已广泛开展,然而大出血时由于视野不清,套扎亦相当困难,且预后极差。因此,放置三腔二囊管压迫止血是挽救患者生命的一项及时有效的治疗手段。
适应证
肝硬化并食管下段、胃底静脉曲张破裂出血(图42-1)。
禁忌证
(1)病情垂危或深昏迷不配合者。
(2)咽喉、食管肿瘤病变或曾局部手术者。
(3)合并胸腹主动脉瘤者。
操作准备
1.患者准备
(1)患者仰卧位,做好解释工作,稳定情绪以取得充分合作。对躁动不安或不合作患者,可静脉注射异丙酚、咪达唑仑等镇静剂,注意在床边密切监测患者生命体征。
(2)清除口鼻腔内的结痂及分泌物。
2.器械准备
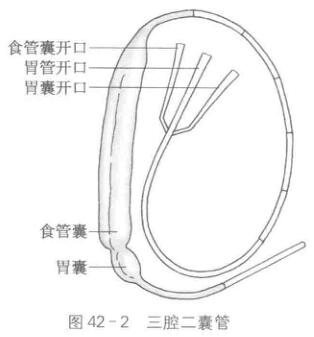
(1)三腔二囊管:选择气囊完整、质地好的三腔二囊管,头端有注水-吸引孔。找到管壁上45cm、60 cm、65 cm三处标记及三腔通道的外口(图42-2)。
(2)血管钳:3个止血钳,分别封闭三腔管口。
(3)50ml注射器:2个注射器,分干、湿使用。
(4)治疗碗:2个治疗碗分别盛放石蜡油和水。
深呼吸并作吞咽动作(吞咽时即送管深入)。
(5)使三腔管顺利送入至65 cm标记处,检查是否到达胃腔:如能由胃管腔抽出胃内容物;快速注入气体50 ml,用听诊器听诊是否存在气过水音;置胃管口于水中,若有气泡缓缓溢出,可能错入气管。抽尽胃液,予3 000 ml以内的冰生理盐水反复灌洗至抽出液转清(为避免灌洗过程再次呕血或管道脱出,可暂时简单冲洗,固定后再行反复灌洗)。
(6)用注射器先向胃腔注入空气250~300 ml(囊内压40~50mmHg)使胃气囊充气,用血管钳将此管腔钳住,然后将三腔管向外牵拉,感觉有中等度弹性阻力时,表示胃气囊已压于胃底部。再以0.5kg重砂袋通过滑车持续牵引三腔管,以达到充分压迫之目的(图42-5)。
(7)经观察仍未能压迫止血者,再向食管囊内注入空气100~200ml(囊内压30~40mmHg)然后钳住此管腔,以直接压迫食管下段的曲张静脉(胃囊注气后观察5min,已止血者不需要食管囊注气)(图42-6)。
(8)插入固定后,定时自胃管内抽吸胃内容物,以观察有否继续出血,并可自胃管进行有关治疗(图42-7)。
(9)出血停止24h后,取下牵引砂袋并将食管气囊和胃气囊放气,继续留置于胃内观察24h,如未再出血,可嘱患者口服液体石蜡15~20 ml以润滑食管壁数分钟,先后抽尽胃囊、食管囊气体并封闭管口,缓慢旋转拔出。
注意事项
(1)置管后患者应侧卧,或头部侧转,便于分泌物吐出,防止吸入性肺炎。
(2)干湿注射器使用要分开,避免向囊内注入液体或食物导致拔管困难。
(3)注气时先胃囊,后食管囊;放气时先食管囊,后胃囊。
(4)使用三腔二囊管后禁止经口进食。
(5)使用三腔二囊管过程中注意观察患者有无心悸、胸闷、呼吸困难、窒息等表现。若有这些表现,可能是食管囊压力过大,或三腔管移位压迫心脏、气管、喉部。处理:食管囊减压,或二囊放气,调整所需位置后重新注气测压固定,监测血氧饱和度。
(6)置三腔管的时间不宜超过3~5天,否则可致食管、胃底黏膜因压迫太久发生溃疡、坏死。每2~3h检查气囊内压力1次,如压力不足应及时注
气增压。
(7)每8~12h食管囊放气并放松牵引1次,同时将三腔管再稍深入,使胃囊与胃底黏膜分离,同时口服液体石蜡15~20ml,以防胃底黏膜与气囊粘连或坏死。30 min后再使气囊充气加压。
并发症
(1)持续呃逆。
(2)心律失常。
(3)肺水肿,气囊滑出压迫纵隔。
(4)气囊脱出造成气道堵塞:一旦发生,须立即放气并拔出导管。
(5)食管被压迫处坏死、撕裂,甚至食管破裂。
(许红阳 杨 挺)