神经阻滞指在末梢的神经干、丛或节的周围注射局麻药或给予物理刺激,阻滞其神经冲动传导,使其所支配的区域产生麻醉作用。鉴于神经往往与血管伴行,并且邻近重要脏器,加上解剖变异,即使对局部解剖非常熟悉,仍然会出现各种并发症。随着超声技术的发展,使得神经阻滞变得可视化。尽管各种研究结果的结果偏倚较大,但最近越来越多的研究显示超声引导的神经阻滞可以缩短操作时间,提高成功率,减少麻醉药物使用量并减少各种并发症。目前该技术已经开展的越来越广泛。
常用的神经阻滞包括肋间、眶下、坐骨、指(趾)神经干阻滞,颈丛、臂神经丛阻滞,以及诊疗用的星状神经节和腰交感神经节阻滞等。
适应证
(1)局部手术时的镇痛。
(2)人体各部位的各种急慢性疼痛,药物疗效不佳者。
(3)非疼痛疾病:面神经麻痹、面肌痉挛等。
禁忌证
(1)穿刺部位皮肤或深层组织有感染者。
(2)存在出血倾向或进行抗凝治疗者。
(3)对局麻药过敏者。
(4)低血容量患者不宜行椎管、腹腔神经节及椎旁交感神经节阻滞。
(5)不能配合的患者。
操作准备
1.患者准备 神经阻滞前检查患者的凝血功能及血小板计数。需要向患者交代操作的必要性及可能的风险,取得患者的配合。
2.穿刺准备 神经阻滞器械包括穿刺包、无菌手套、口罩、帽子、碘伏、穿刺针、导管、注射器、无菌辅料等。
3.超声设备 超声仪,无菌探头保护套,凝胶。
4.监测及抢救设备 心电监护仪(包括心电图、血压、经皮脉氧饱和度)、紧急气道开放所需要的器具(包括带储气囊面罩、氧源、气管插管、喉镜等)、呼吸机、负压吸引装置等。
5.药物准备 局麻药物,各种抢救药物如肾上腺素等。
6.穿刺部位选择 根据需要选择具体的神经阻滞的部位,常见的神经阻滞部位见图58-1~图58-4。根据穿刺部位选择不同长度的穿刺针(表58-1)。
表58-1
不同阻滞部位及方法的建议穿刺针长度
阻滞部位及方法 | 建议穿刺针长度(mm) | 阻滞部位及方法 | 建议穿刺针长度(mm)
颈丛阻滞 | 50 | 腰丛阻滞 | 100
肌间沟臂丛阻滞 | 25 | 坐骨神经阻滞:后路 | 100
锁骨下臂丛阻滞 | 100 | 坐骨神经阻滞:前路 | 150
腋路臂丛阻滞 | 25 | 股神经阻滞 | 50
胸椎旁阻滞 | 90 | 腘窝阻滞:后路 | 50
腰椎旁阻滞 | 100 | 腘窝阻滞:外侧 | 100
内(图58-7)。反之,短轴及平面外技术,穿刺针与超声声束垂直,针尖穿过声束时只能见到针的横截面(图58-8)。
可以通过横向或纵向来获取图像(图58-9),在超声引导下进针到达目标位置(图58-10)。必须在图像清晰显示的时候才能进针,如果不能完全显示,应避免朝神经干方向进针。可以通过注射少量局麻药或者其他液体将各层组织分开,以利于图像更为清晰。进针的目标方向不能直接针对神经干,而应该朝着靶神经左侧或者右侧、上方或下方的方向进针,避免损伤神经干。
4.判断穿刺位置的准确性 当不能完全确定穿刺的部位是否神经组织或者图像显示不清楚的时候,可以通过神经刺激来证实。
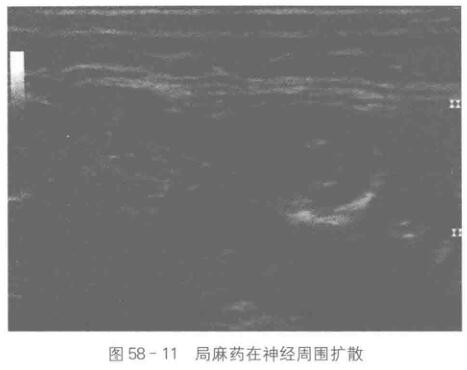
5.给药 在确定穿刺针到达目标部位后,轻轻撤回穿刺针,注射局麻药物,使其围绕在神经周围分布。超声下同样可以看到局麻药的分布范围,有利于指导注射药物剂量(图58-11)。
(3)尽可能取得清晰的图像时才能进针,避免损伤神经、血管及周围脏器。
(4)如果以平面外穿刺法,需要移动探头保证针尖在声窗内。如果以平面内穿刺法,避免探头移动,保证声束与针平行,始终能看见进针过程。
(5)进针方向应避免朝着靶神经,避免损伤神经。
(6)在注射药物前轻轻撤回穿刺针,避免穿刺针与神经接触或在神经内给药。
(7)局部解剖结构显示不清时,可以注射少量液体进行分离,提高可视化程度。
并发症
(1)穿刺针直接损伤靶神经:尽管穿刺时,神经纤维束容易躲避针,而不是被针穿透。但仍然存在直接损伤的可能,因此超声引导时尽量时时看到针尖位置,同时选用直径较小的穿刺针,避免损伤神经。
(2)穿刺损伤周围血管、脏器:同损伤神经一样,进针时如果没有保持针头可视,容易穿刺至周围的血管及脏器,因此同样需要保证整个进针过程中
的可视化。
(3)局麻药的毒性:局部高浓度的麻药可能会导致神经轴索损伤,因此避免局部注射过多药物。此外,局麻药物误注入血管内也会引起严重并发症,因此在注射药物的时候必须在超声下监视麻醉药物的播散(低回声影),注意针尖不在血管内。同时评估局部麻醉效应,如果没有麻醉效应就应该停止药物注射,重新评估穿刺针位置。