腰椎穿刺术是一种常见的临床操作,用于检查脑脊液的性质、测定颅内压等。对诊断脑膜炎、脑血管病变、脑瘤等神经系统疾病有重要意义。有时也可用于鞘内注射药物,以及了解蛛网膜下腔是否阻塞等。
适应证
(1)采集和检验分析脑脊液,判断是否存在感染、蛛网膜下腔出血或癌性脑膜炎等。
(2)测量颅内压。
(3)引流脑脊液。
(4)鞘内注射药物,用于麻醉、控制感染或肿瘤化疗等。
(5)放置硬膜外引流的初步操作。
(6)某些交通性脑积水分流术前预判手术效果的初步操作。
(7)鞘内注射造影剂,目前已少用。
禁忌证
(1)已知或怀疑颅内高压可疑或已经出现脑疝者。
(2)已经或怀疑颅内特别是幕下或高位颈髓占位性病变者。
(3)非交通性脑积水者。
(4)穿刺部位感染者。
(5)严重凝血障碍者。
(6)已知或怀疑颅内动脉瘤的患者是否可以腰穿存在争议。
(7)完全性椎管阻塞是相对禁忌证。
操作方法
1.体位 最常用的体位是侧卧位和坐位。侧卧位时要求两肩及两髂嵴连线互相平行并共同垂直于地平面。为了扩大棘突间的距离,可令患者头颈部和两膝尽量屈向胸部,使腰部屈曲。过度肥胖、脊柱侧凸或需要收集大量脑脊液的患者可采用坐位(图52-1)。
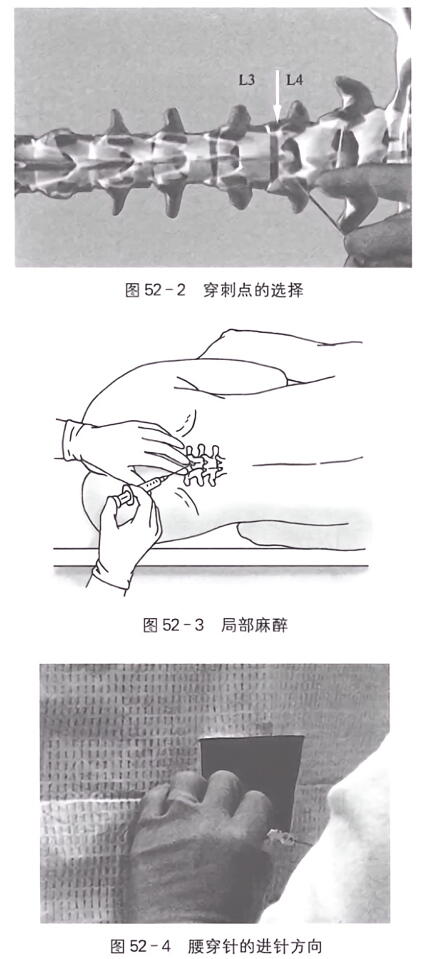
2.选择穿刺点 以两髂后上嵴连线与后正中线的交叉处为穿刺点,一般取第3、4腰椎棘突间隙(图52-2),有时也可在上一或下一腰椎间隙进行。对于患儿需要采取腰椎穿刺术时,多采用腰4至腰5或腰5至骶1间隙。
3.消毒铺巾 消毒穿刺部位,铺无菌巾。
4.局部麻醉 以左手示指和中指触及所选定的椎间隙,并分别放在椎间隙两侧,用1%利多卡因局部麻醉。麻醉进针对后继的穿刺针的刺入有一定的导向作用(图52-3)。
5.进针 将带有针芯的腰穿针从局麻皮肤处进针。腰穿针略向头侧方向穿刺,大约呈10°~15°角。这一点对于老年人或腰5至骶1间隙穿刺显得尤为适用(图52-4)。
6.穿刺针进入蛛网膜下腔 穿刺过程中始终保持针道的中线位置,当出现突破感时表明已穿过黄韧带与硬脊膜,硬脊膜-蛛网膜被穿透后,穿刺针即进入蛛网膜下腔(图52-5)。
7.确定是否进入蛛网膜下腔 抽出针芯,检查有无脑脊液流出。如无脑脊液流出,放回针芯再进针少许或微调进针方向。
8.测压 压力计测定脑脊液压力,释放脑脊液前后均应监测脑脊液压力(图52-6)。
9.留取脑脊液送检 试管收集脑脊液(图52-7),送常规、生化、培养等相关检查。
10.拔出穿刺针 放回针芯,拔除穿刺针。
11.腰穿结束后体位 颅内压力不高者术后去枕平卧6h,防止低颅压性头痛。有颅高压者仍采用头高卧位。
注意事项
(1)生长发育过程中,脊柱的生长快于脊髓生长,造成脊髓圆锥部逐渐上移。超过90%的成年人脊髓末端位于腰1至腰2之间。儿童脊髓高度低于成人,腰穿位置应相应地改变。
(2)对于腰穿证明为颅内高压的患者,即使不释放脑脊液,少数患者仍会因硬脊膜处穿刺点处脑脊液的持续性外漏而导致病情加重,应予以
脑出血是严重危害人类健康的常见病,颅内血肿根据出血部位和出血量,采用非手术治疗和手术治疗。传统的开颅清除血肿,虽能彻底清除血肿,但对于危重患者而言手术创伤大,年老体弱者则更难以耐受手术,术后也很容易出现相关并发症,即使在严格控制适应证的情况下也难以提高疗效。颅内血肿微创清除技术是CT定位病灶的情况下进行微创清除血肿,患者在局麻的条件下,应用直径3mm的血肿碎吸针进入颅内到达血肿部位,由尿激酶和肝素组成的血肿液化剂通过血肿碎吸针均匀地分布到血肿内,可以在保持颅内压平稳的情况下对血肿进行持续引流、置换,并可通过有效的止血技术对再出血进行防治。该操作简便,易固定,密闭性好,极大地简化了治疗颅内血肿的步骤,在治疗上突破了对患者年龄及身体状况的限制,是目前治疗颅内血肿特别是高血压脑出血的一种理想方法。
适应证
(1)亚急性、慢性硬膜下血肿。
(2)脑实质内出血:适用于急性期幕上血肿,量20~30ml,中线移位小于0.5cm,格拉斯哥昏迷
评分大于或等于12分,未出现恶性高血压。
(3)脑出血V级患者;一般状况较差、年龄较大的患者;合并有心脏、肝肾功能障碍的患者;不能接受开颅手术的患者。
禁忌证
(1)怀疑有动脉瘤、先天性脑血管病的患者,应首先考虑开颅手术。
(2)颅内重要血管周围的出血者。
(3)短时间内血肿有明显扩大者。
(4)出现脑疝症状的患者。
操作准备
1.患者准备
(1)头皮备皮。
(2)术前根据患者情况给予镇痛镇静、控制血压等治疗。
(3)密切监测呼吸频率、幅度、指脉氧饱和度、心率和血压等生命体征。
2.器械准备 根据血肿位置及深度选择血肿碎吸针、电钻(图53-1)。手术消毒器械、生理盐水等。
第五章神经系统常用监测与治疗技术295
中央沟:前垂线和上横线交点与后垂线和矢状线交点的连线上。
听眦线:外耳道与外眦连线(一般头颅CT 以此线为起始基线)。
脑膜中动脉:主干起于下横线与前垂线焦点,向上至颧弓中点上3cm处,分为前后两支,前支经翼点后向上至颅顶,后支经上横线与中垂线交点向后至人字点。
(2)划出以下脑部解剖结构的体表投影(图53-3)。
操作方法
(1)将患者头部偏向健侧,充分暴露患侧。
(2)0.5%碘伏消毒局部头皮。
(3)铺巾。
(4)穿刺点皮下注射1%利多卡因2ml。
(5)沿头皮纹理切开头皮0.5cm。
(6)血肿碎吸针接电钻垂直于颅骨钻入颅内(是否垂直颅骨根据定位要求决定)(图53-5)。
(7)卸除电钻后调整碎吸针达到预测深度,拔出针芯,观察是否有血性液体溢出(因血肿性质不同,溢出液体性状及多少存在差异)。
(8)接引流装置(图53-6)。
(9)缓慢抽吸血肿,并用生理盐水进行反复多次的冲洗及抽吸。术中动作轻柔,抽出血性液体或凝块量应略大于注入生理盐水量,直至液体颜色变图5浅后可停止。
(10)接引流装置,纱布加压包扎钻孔切口,并封闭接口。
(11)术后需复查头颅CT(图53-7),观察血肿碎吸针位置是否合适,血肿量是否有减少,如果血肿
3-6颅内血肿钻孔术后接引流管
扩大,应考虑开颅手术治疗。
(12)术后夹闭引流管,向血肿腔内注入尿激酶1万~5万U,2h后打开引流管。可每日行血肿腔冲洗及尿激酶溶栓治疗。血肿碎吸针一般留置不超过5天,血肿明显减少后应及时拔出。
注意事项
(1)选择穿刺点位置应尽可能避开侧裂、脑膜中动脉及中央前后回,防止术中及术后血肿进一步增大。额叶血肿穿刺时应注意避免穿入额窦,造成感染。
(2)血肿冲洗时应注意操作轻柔。抽出血块与冲入生理盐水时均应注意出入量:防止冲入过多,加重颅内占位效应,出现脑疝;防止抽出血液及血凝块过多、过快,造成颅内压力下降过快,脑组织位置移动明显,造成桥静脉撕裂导致新的血肿。
(3)术中应加强监护,出现生命体征不稳定时应暂停手术,给予针对性治疗稳定生命体征后方可继续行手术治疗,或酌情是否继续进行手术。
并发症
1.颅内再次出血 原血肿量增加或新增血肿。如患者术后出现意识、瞳孔以及生命体征变化时应及时复查头颅CT,根据实际情况决定是否行开颅血肿清除术。
2.颅内感染 经引流管反复多次冲洗血肿,可增加颅内感染发生的机会。如患者出现发热、外周
血白细胞增高、颈项强直及其他原因不能解释的感染时,高度怀疑存在颅内感染,应及时拔出血肿碎吸针,给予能够透过血脑屏障的抗菌药物进行治疗,并行腰椎穿刺了解是否存在颅内感染,必要时鞘内注射抗菌药物控制感染。
3.损伤重要功能部位 深部血肿引流时可能因定位不准确而造成穿刺过深或偏离,导致颅内重要结构损伤,患者可能致残、昏迷、瘫痪甚至死亡。
(苏 正)
第六章
其他常用监测与治疗技术