机械通气的生理与临床目标
合理的机械通气首先必须明确机械通气的目标。明确有创机械通气的生理和临床目标,既有助于解决指征问题,以免延误治疗,同时又能使机械通气治疗实现个体化,获得最佳疗效。
1.机械通气的生理目标
(1)改善或维持动脉氧合:改善低氧血症,提高氧输送是机械通气最重要的生理目标。吸入氧浓度(FiO₂)适当条件下,动脉血氧饱和度大于 90%或动脉氧分压大于60mmHg(1mmHg=0.133 kPa)是保证氧输送的前提。由于氧输送是由动脉血氧饱和度、血红蛋白浓度和心排血量共同决定,过分强调动脉氧分压达到正常水平对机体并无益处。
(2)支持肺泡通气:使肺泡通气量达到正常水平,将动脉二氧化碳分压水平维持在基本正常的范围内,是机械通气的基本生理目标之一。但对于颅内高压患者,往往需要提高肺泡通气量,使动脉二氧
化碳分压低于正常以降低颅内压;对于 ARDS 患者,由于肺泡容积明显减少,为防止呼吸机相关性肺损伤,需采用小潮气量,允许动脉二氧化碳分压有所升高。
(3)维持或增加肺容积:维持或增加肺容积是机械通气中常被忽视的生理目标。肺泡容积明显减少主要见于肺不张、ARDS、肺部感染、肺水肿等,是患者出现呼吸窘迫、低氧血症和肺顺应性明显降低的主要原因。通过应用控制性肺膨胀、间歇性高水平呼气末正压(PEEP)、叹息(sigh)、俯卧位通气等肺泡复张手段,可明显增加呼气末肺泡容积(功能残气量),改善呼吸窘迫和低氧血症。
(4)减少呼吸功:机械通气替代患者呼吸肌做功,降低呼吸肌氧耗,有助于改善其他重要器官或组织的氧供。正常情况下,呼吸肌氧需占全身氧需的1%~3%,呼吸困难或呼吸窘迫时,氧需骤增,使得氧需增加到全身氧需的20%~50%。呼吸氧需的
明显增加,势必造成其他器官的缺氧,可能导致或加重多器官功能障碍综合征(MODS),上消化道出血常常是发生 MODS的先兆。及时的机械通气治疗,改善呼吸困难,能明显降低呼吸肌氧需,防止MODS。
2.机械通气的临床目标 强调机械通气的生理目标无疑是很重要的,但机械通气的临床目标对机械通气的指导更直接、更具可操作性。临床目标主要如下。
(1)纠正低氧血症:通过改善肺泡通气量、增加功能残气量、降低氧耗,可纠正低氧血症和组织缺氧。
(2)纠正急性呼吸性酸中毒,但动脉二氧化碳分压并非一定要降至正常水平。
(3)缓解呼吸窘迫:缓解缺氧和二氧化碳潴留引起的呼吸窘迫。
(4)防止或改善肺不张。
(5)防止或改善呼吸肌疲劳。
(6)保证镇静和肌松剂使用的安全性。
(7)减少全身和心肌氧耗。
(8)降低颅内压,通过控制性的过度通气,降低颅内压。
(9)促进胸壁的稳定:胸壁完整性受损的情况下,机械通气可促进胸壁稳定,维持通气和肺膨胀。
适应证
1.通气异常 常见以下情况。
(1)呼吸肌功能障碍或衰竭:如呼吸肌疲劳、胸壁稳定性异常、结构异常,以及格林-巴利综合征、重症肌无力、进行性肌营养不良等神经肌肉疾病。
(2)通气驱动降低:如苯二氮草类药物中毒、肺性脑病等。
(3)气道阻力增加和/或阻塞:如哮喘、慢性阻塞性肺疾病等。
2.氧合异常 常见以下情况。
(1)顽固性低氧血症、急性呼吸窘迫综合征。
(2)需要呼气末气道正压。
(3)呼吸功明显增加。
3.需要使用镇静剂和/或肌松剂
4.需要降低全身或心肌氧耗
5.需要适当过度通气降低颅内压
6.需要肺复张,防止肺不张
禁忌证
一般认为,机械通气没有绝对禁忌证,但有一些特殊疾病,如气胸及纵隔气肿未行引流,肺大疱和肺囊肿,低血容量性休克未补充血容量,严重肺出血,气管-食管瘘等,机械通气有可能使病情加重。但在出现致命性通气和氧合障碍时,应积极处理原发病(如尽快行胸腔闭式引流,积极补充血容量等),同时不失时机地应用机械通气。
对于这些特殊情况,可归结为机械通气的相对禁忌证,以提醒临床医师采取适当的处理手段。这类疾病主要包括:
1.张力性气胸或气胸 气胸患者接受机械通气治疗,易发生张力性气胸,而张力性气胸患者如接受机械通气治疗,则病情会进一步恶化。因此,这类患者在接受机械通气前或同时,必须采取胸腔闭式引流。
2.大咯血或严重误吸引起的窒息性呼吸衰竭大咯血或严重误吸引起的窒息,不宜立即用呼吸机进行正压通气,因为气道被血块或误吸物阻塞,正压通气会把血块或误吸物压入小支气管而易发生肺不张,对以后的治疗和恢复不利。应首先采取措施,将血块或误吸物清除,再进行正压通气。当然,不能一味地强调清除血块或误吸物而导致患者通气不足和缺氧,在清除误吸物的同时,应保证供氧。
3.伴肺大疱的呼吸衰竭 肺大疱患者接受机械通气时,大疱内压力可升高而引起大疱破裂,引起张力性气胸。这类患者使用呼吸机时应注意患者肺大疱的程度、范围及是否有气胸病史,正压通气的压力应尽可能低,而且在机械通气过程中,应密切注意观察患者生命体征和肺部体征,以防发生气胸。一旦发生气胸,应立即进行胸腔闭式引流。
4.严重心力衰竭 严重心力衰竭患者如并发呼吸衰竭,应实施机械通气,但机械通气有可能影响心脏前后负荷,因此需要选择适当的机械通气模式,将机械通气对循环的影响降到最低限度,并密切观察循环的改变,必要时应持续监测血流动力学变化。
机械通气模式
1.容量辅助/控制通气 大多数呼吸机均具有容量辅助/控制(A/C)通气模式。使用该模式时,患者的每一次呼吸均被呼吸机支持,患者呼吸频率可高于设置的机械通气频率。应用容量辅助/控制通气模式需设置以下参数:潮气量、吸气流速、气流模
式、触发灵敏度、机械通气频率等。吸气向呼气的切换为时间切换(或容量切换)。该模式具有以下优点:既具有控制通气安全性的特点,又使呼吸机与患者呼吸同步,支持患者的每一次呼吸。
当然,容量辅助/控制通气也具有一些不足之处,主要表现:①由于峰值流速不足、触发灵敏度低,使患者额外做功,总呼吸功增加,在自主呼吸较强的患者尤为突出;②清醒、非镇静患者往往不能耐受,需用镇静剂使患者与呼吸机协调同步;③常发生过度通气和呼吸性碱中毒;④慢性阻塞性肺病患者应用该模式不当时,有可能使肺内气体闭陷加重;⑤当同时有压力限制时,患者气道阻力增加、自主呼吸加强或人机对抗时,潮气量就难以保证。
容量辅助/控制通气时机械通气波形见图 7-1,其中图7-1A为控制通气,图7-1B为患者自主触发呼吸机按预置参数进行辅助通气。其压力时间波形示吸气支的起始阶段曲线呈指数增长,当呼吸机完成释放预置潮气量,气道压呈指数下降至平台压水平,呼气支亦呈指数下降至0或PEEP 水平。
容量辅助/控制通气流速-时间曲线反映了吸气流速和呼气流速各自的变化形式。定容型通气时,呼吸机一般以恒定流速为患者输送气体,流速波形为方波,当吸气开始时,流速很快升至呼吸机设定的流速值并保持恒定,直至所预置的潮气量被完全释放;呼气开始,此时呼气流速最大,正常情况下呼气流速成指数递减,呼吸末降为0。
当然,目前不少呼吸机也在容量辅助/控制通气条件下提供减速气流,从而使压力时间波形转变为方波,而流速时间波形转变为减速波。
2.同步间歇指令通气 同步间歇指令通气(SIMV)是呼吸机强制指令通气与患者自主呼吸相结
合的通气模式,大多数呼吸机均具有该通气模式。呼吸机强制指令通气的送气方式与容量辅助/控制通气(A/C)类似,一般在触发窗内如患者有吸气触发,则按预设的潮气量、气体流速、吸气时间给患者送气;如在触发窗内患者无吸气触发,则在该指令通气周期结束后,呼吸机按预设的条件强制送气。在触发窗外患者吸气触发,呼吸机不予支持,则这次呼吸为自主呼吸。当然,SIMV也允许对触发窗外的自主呼吸进行一定水平的压力支持,即为SIMV+PSV 通气。
SIMV 模式需设置下列参数:指令通气的潮气量、吸气流速/吸气时间、频率及触发灵敏度。SIMV的主要优点包括:①既保证指令通气,又使患者不同程度地通过自主呼吸做功;②通过调节SIMV 指令通气频率,既可减少患者做功,也可增加患者做功;③SIMV 是常用的撤机手段。
当然,SIMV也存在一些不足,表现为:①与容量辅助/控制通气(A/C)类似,常常引起过度通气和呼吸性碱中毒;②由于按需阀反应较迟钝、呼吸机管道阻力及气体流速不能满足患者吸入需要等因素,患者往往需要额外做功,使呼吸功明显增加;③慢性阻塞性肺疾病(COPD)患者应用SIMV 时,可能使肺内气体闭陷加重。
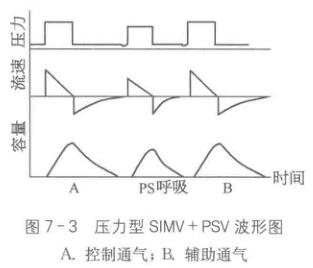
根据SIMV 中指令通气的特征,可分为容量型和压力型两种。容量型SIMV+PSV模式中(图7=2),指令通气为容量恒定,吸气流速为方波,气道压力随患者的气道阻力和顺应性变化,其中图7-2A为控制通气,图7-2B为患者自主触发呼吸机按预置参数进行辅助通气。而在压力型SIMV+PSV模式(图7-3),其气道压力恒定,吸气流速为减速波,吸入潮气量亦随患者肺的气道阻力和顺应性变化,其中图7-3A为控制通气,图7-3B为患者自主触发呼吸机按预置参数进行辅助通气。
初期快速上升到预设压力水平,并在整个吸气相保持恒定,呼气时气道压力呈指数下降至基线水平。
压力控制通气时,呼吸机按照设定的压力送气,当气道和弹性阻力变化时,患者的潮气量会产生相应变化。当阻力增加时,患者潮气量下降,阻力降低,潮气量相应增加。
4.压力支持通气 压力支持通气(PSV)是一种预设压力、流速切换的辅助通气模式,对患者的每一次呼吸均给予支持。吸入向呼气的切换为流速切换,大多数呼吸机是在吸入流速降低到峰值流速的20%~25%时切换到呼气。PSV既可作为自主呼吸较稳定患者的一种辅助通气模式,也可作为一种撤机手段。PSV 需设置的呼吸机参数包括预设压力水平和触发灵敏度。部分呼吸机还可设置吸气时的压力上升速度。
PSV具有下列优点:①呼吸由患者自己控制,人机对抗比同步间歇指令通气(SIMV)和控制或辅助通气(A/C)少,患者较为舒适。②PSV 水平越高,呼吸机做功越多,患者做功就越少,随着PSV支持水平的增加,潮气量逐渐增加,而呼吸频率逐渐降低,因此,可根据患者的潮气量和呼吸频率来选择PSV的支持水平。③应用5~12 cmH₂O的 PSV时,呼吸机做功可完全克服气管插管和按需阀的附加阻力,减少患者做功。④通过调节 PSV支持水平,患者可完全不做功,也可逐渐增加做功水平,有利于呼吸肌的锻炼。⑤PSV 有助于撤机困难的患者尽早撤机。
PSV最大的缺陷是潮气量不固定,影响因素多。潮气量不仅与PSV压力水平有关,还与肺顺应性、气道阻力、患者吸气力量、人机协调性等因素有关。因此,对于呼吸功能不稳定的患者,应持续监测潮气量。为保证患者的安全,应设置后备通气(back-up)。
在压力控制通气模式中,压力-时间曲线在吸气 PSV的波形见图7-5,每次呼吸均为患者自主
5.持续气道内正压通气 持续气道内正压(CPAP)指通过按需阀或持续气流,在气道内形成持续正压,以增加肺容积、改善氧合。CPAP 完全靠患者自主呼吸,因此,应用CPAP的患者必须具有正常的呼吸驱动功能。CPAP 可通过两种系统实施。
(2)持续高流量系统:该系统为独立的CPAP装置,通过持续的高流量气流,在系统内形成正压。该系统明显降低患者呼吸功,但往往缺乏呼吸力学监测。
使用CPAP时需要设置的参数包括:按需阀系统需设置压力水平和触发灵敏度,持续高流量系统需设置气流域值和基础气流。CPAP 具有下列优点:增加肺容积、促进塌陷的肺泡复张、减少呼吸功、改善氧合,也能抵销内源性PEEP 或动态肺过度充气。值得注意的是,持续高流量系统可减少患者呼吸功,而按需阀系统有可能增加呼吸功。
7.气道双相正压通气 气道双相正压通气(BIPAP)是对气道压力释放通气(APRV)改进而形成的、可保留自主呼吸的压力控制通气模式,是一种定时改变持续气道内正压(CPAP)水平的 CPAP系统。可调节吸气、呼气时间(Thigh、 Ti…)和高压、低压水平(Phigh、 Plow)。高水平 CPAP 使肺扩张,CPAP 的压力梯度、肺顺应性、气道阻力及转换频率决定肺泡通气量。在无自主呼吸情况下,BIPAP实际上就是压力控制通气,但有自主呼吸时,自主呼吸可在高、低两个水平CPAP上进行。Sydow 等对中
重度的 ARDS患者进行研究,患者在容量控制通气(VCV)条件下,吸入氧浓度100%、PEEP 5cmH₂O、吸呼比 1 :2时,肺泡-动脉氧分压差均大于300 mmHg,观察容量控制反比通气和 BIPAP 对呼吸及循环的影响,结果显示 BIPAP 组在通气8h后,患者肺泡-动脉氧分压差和肺内分流显著改善。通气24 h后,BIPAP 组患者平均气道压力明显降低,全身氧输送略有升高。BIPAP 的优越性显而易见。
BIPAP 具有以下优点:①平均气道压力低,可防止气压伤发生。②通过保持不同水平的CPAP,能更有效地促进塌陷肺泡复张,改善氧合。③由于双向压力和吸呼比可随意调整,具有更大的使用范围。④可保留自主呼吸,对循环干扰较小,并能减少肌松剂和镇静剂的使用。
BIPAP 通气时(图7-8),允许在低压水平上设置压力支持,在低压时,一旦患者有自主呼吸触发,呼吸机就按照预设的压力支持水平给患者输送气体。此外,BIPAP 通气还允许患者自主呼吸触发高压和低压之间的切换,在高、低压时间的后段设定了触发窗,以实现更好的人机同步。如果患者在触发窗内有自主呼吸触发,则呼吸机进行高、低压之间的切换。图7-8A为控制通气,患者在吸气高压无自主呼吸,而图7-8B示在吸气高压患者有自主呼吸,且此次呼吸为自主呼吸触发。
BIPAP 模式在不同的自主呼吸努力程度和不同的吸呼气压力、时间设置下可演变为其他模式(图7-9),如患者完全无自主呼吸,呼吸机就按预置的吸气压力和频率送气,相当于压力控制通气;当患者只在低压有自主呼吸,且每次自主呼吸可给予 PSV
辅助时,就相当于 SIMV+PSV模式;当高压时间大于低压时间,且在吸气高压阶段,可允许患者自主呼吸时就相当于 APRV模式;若患者完全自主呼吸且高压低压设置为同一数值时,就相当于 CPAP模式。
8.比例辅助通气 比例辅助通气(PAV 或PPS)是采用正反馈原理,由呼吸机将患者吸气努力按预设比例放大的一种辅助通气模式。PAV 可应用于撤机过程,当患者具备了撤机基本条件后,可逐步降低 PAV辅助比例以增加患者做功比例,直至撤机。目前 PAV辅助比例降至何种程度是撤机的合适标准尚无定论,一般主张在患者具备撤机的基本条件后可先将 PAV辅助比例设为70%,并根据患者呼吸及各项生理指标情况每1~2h降低辅助比例10%~20%,直到辅助比例降至10%~20%或呼气末正压(PEEP)小于等于5cmH₂O时可考虑拔除气管插管。
由于 PAV通气原理的特殊性,PAV 或PPS与其他常用的撤机模式[如压力支持通气(PSV)、同步间歇指令通气(SIMV)]相比,具有一定的优势:①PAV通气时,患者的呼吸和呼吸机同步,患者自己控制呼吸形式和频率,不存在人机对抗,感觉更舒适。②PAV通气呼吸机适应患者通气需求的能力更好,同时可避免过度通气。由于 PAV 是将患者呼吸努力放大的正反馈系统,因此,能随着患者呼吸努力的变化而改变支持的力度,能更好地适应患者通气需求的变化。③镇静剂的用量减少。PAV通气患者舒适度高,人机对抗减少,也同时降低了因人机对抗导致的镇静剂用量。④PAV通气可提高睡眠质量:睡眠时呼吸中枢兴奋性下降,呼吸频率的维持很大程度上依靠 PaCO₂水平。如呼吸支持过
1.明确患者是否具备实施PAV的条件 PAV实质是将患者呼吸肌吸气力量按设定的比例放大的一种辅助通气模式,自主呼吸努力终止则辅助终止。因此,实施 PAV 前必须确定患者呼吸中枢功能正常,且具有一定的呼吸努力。
PAV通气时(图7-10),当呼吸机设置的参数和患者呼吸系统的顺应性、气道阻力恒定不变而患者的吸气努力变化,其波形图亦有变化。图7-10A示患者的吸气努力较图7-10B大,故其气道压力、吸气峰流速和潮气量也大于图7-10B。
(2)脱逸法:患者呼吸努力与呼吸机辅助力量之和小于呼吸系统弹性回缩力时,患者由吸气转为呼气,脱逸法是根据此原理测定弹性阻力和气道阻力。理论上,当呼吸机的潮气量辅助大于或等于患者呼吸系统弹性阻力时,当患者的吸气终止时呼吸机仍然送气,即出现脱逸现象(图7-14)。而当流速辅助大于患者的气道阻力时即出现误触发(图7-15),且靠改变流量触发的设置不能纠正。利用脱逸法测定弹性阻力时,首先将呼吸机的潮气量辅助和流速辅助都设置在最小值,然后逐步上调潮气量辅助每次2cmH₂O/L 直至出现脱逸现象,此时的潮气量辅助值即为呼吸系统弹性阻力。然后将潮气量辅助值设为最小,逐步增加流速辅助每秒1cmH₂O/L,
至出现误触发或脱逸现象,此时的流速量辅助值即为气道阻力。
3.设定窒息通气条件 PAV 是一种辅助通气模式,一旦患者呼吸停止则呼吸机停止送气,危及生命,所以采用PAV通气前,必须确保呼吸机的窒息通气设置合适并开启。
4.辅助比例设定 根据患者疾病情况设置不同的辅助比例。一般可先将潮气量及流速辅助程度设定为患者呼吸系统弹性阻力及气道阻力的8 0%,然后根据患者自主呼吸恢复情况逐步降低辅助比例直至撤机。辅助比例的设定应充分考虑到通气目的及患者的舒适度。PAV+模式通气时,呼吸机界面可提供患者自主呼吸做功情况(图7-16),可据此调节辅助比例的设置。
S12998312018316968
06:4818Mar2004
53 5 Rpaw 4.3 LV PEEP₁₀.3-2
31
^^^
患者自主呼吸做功
图7-16 PAV+模式通气
5.报警设定 PAV 模式即无既定的压力又无既定的容量,因此,除了常规通气的报警设置外,必须根据患者情况设定合适的压力上限报警及潮气量上、下限报警。
6.监测 实施 PAV后,需密切监测患者的通气状况及舒适程度,以防止患者的弹性阻力及气道阻力变化后,未能及时调整呼吸机的辅助程度,而出现通气不足或患者不舒适等情况。
(徐晓婷 黄英姿)