呼吸力学是以物理力学的观点和方法对呼吸运动进行研究的一门学科。在呼吸病学与重症医学中,呼吸力学及呼吸功监测已广泛应用于疾病的辅助诊断和治疗。尤其是接受机械通气的患者,监测呼吸力学和呼吸功,有助于临床医生了解疾病的病理生理过程,判断疾病的严重性、治疗反应,以及能否安全脱机,以便更合理地进行机械通气。
(一)呼吸系统的力学特征
呼吸力学的内容包括呼吸压力、呼吸阻力、顺应性、时间常数和呼吸功等,以下简单介绍呼吸系统的力学特征。
呼吸压力
呼吸肌收缩和舒张,产生呼吸运动,导致肺通气,从物理学角度,乃是一系列压力变化的结果(图18-1)。
1.胸内压 指胸膜腔内的压力。平静呼吸时胸内压始终低于大气压,有利于周围静脉血向心脏回流。临床上常以食管内压力估计胸腔内压。
2.肺泡压 指肺泡内的压力。吸气时胸内负压增加,超过肺组织的弹力,使肺泡压成为负压,空气进入肺泡;呼气时胸内负压逐渐减少,当低于肺组织弹力时,肺泡压转为正压,高于大气压,肺内气体排出体外。
3.气道内压 指气道内的压力。吸气时,肺泡压为负压,气道内压由呼吸道开口向肺泡递减,呼气时则相反。在平静呼气末,气道内压与大气压相等。
4.跨肺压 肺泡压与胸内压之差。是使肺扩张和收缩的力量。
5.跨胸壁压 胸内压与大气压之差。是扩张和压缩胸壁的力量。
6.跨胸廓压 肺泡压与大气压之差。是扩张和压缩胸壁与肺的总压力。
呼吸阻力
呼吸运动要克服阻力。按物理特性阻力可分为黏性阻力、弹性阻力和惯性阻力。按阻力存在部位可分为气道阻力、肺组织阻力和胸廓阻力。
1.黏性阻力 来自气道和肺组织,绝大部分来自气道,即通常所说的气道阻力。
2.弹性阻力 主要分布于肺组织和可扩张的细支气管,它是顺应性的倒数。肺弹性阻力越大,顺应性就越小。
3.惯性阻力 主要分布于大气道和胸廓。
临床上阻力的测定主要是为了反映气道阻力。气道阻力的定义为单位流量所需要的压力差,即:气道阻力=(气道通口压一肺泡压)/流量。正常值为每秒 呼气时阻力为每秒2~5cmH₂O/L。
影响气道阻力的因素有以下几方面:①呼吸管道的长度、半径:气道阻力主要来自大气道和中等气道。②肺容积:肺实质减少时(如肺气肿),气道阻力增加。③气体的密度和黏滞度。④支气管管壁受外压。⑤支气管管壁收缩和舒张:副交感神经兴奋、药物(如乙酰胆碱、胆碱酯酶抑制剂、β受体阻断剂、组胺等)、肺栓塞时动脉血二氧化碳分压过低可导致支气管平滑肌收缩,阻力增加。交感神经兴奋、拟交感药物(如异丙肾上腺素、肾上腺素、去甲肾上腺素)、副交感神经阻断剂(如阿托品)可以舒张支气管平滑肌,使气道阻力减小。某些病理因素如支气管黏膜增厚(水肿、充血和炎症等)、炎细胞浸润和纤维化等可增加阻力。⑥气管、支气管腔内阻塞使气道阻力增加:如水肿、渗出及分泌物增多、腔内异物等。⑦慢性阻塞性疾病:如支气管哮喘、慢性支气管炎、阻塞性肺气肿等可使气道阻力增加。
顺应性
由胸廓和肺组织弹性形成,是表示胸廓和肺扩张程度的一个指标。指单位压力改变时所引起的容积改变,即:顺应性=容积的改变(△V)/压力的改变(△P),单位是L/kPa或L/cmH₂O。呼吸系统的顺应性包括肺顺应性、胸壁顺应性和总顺应性(图18-2)。
总顺应性、肺顺应性和胸壁顺应性可用以下的公式表示。
肺顺应性(CL)=肺容积的改变(△V)/跨肺压;
胸壁顺应性(Ccw)=肺容积的改变(△V)/跨胸壁压;
总顺应性(Crs)=肺容积的改变(△V)/跨胸廓压;
三者关系如下。
1/总顺应性=1/肺顺应性+1/胸壁顺应性
顺应性又分为静态和动态顺应性。静态顺应性指呼吸周期中吸气末气流被暂时阻断所测得的顺应性,与呼吸系统的弹性有关,正常值为0.17~0.25 L/cmH₂O。动态顺应性指呼吸周期中吸气末气流未阻断所测得的顺应性,与呼吸系统的弹性、气道阻力及呼吸频率有关,其正常值略低于静态顺应性。
影响顺应性的因素很多,除了年龄、性别、身高、体重等生理因素,胸壁或/和肺部病变也可导致顺应性改变(表18-1)。
表18-1
顺应性降低的原因
胸壁顺应性降低的原因 | 肺顺应性降低的原因
肥胖 | 张力性气胸
腹水 | 主支气管插管
神经肌肉无力(格林- | 动态充气过度
巴利综合征、类固醇性肌
病等)
连枷胸 | 肺水肿
脊柱后凸侧弯 | 弥漫性肺间质纤维化
纤维胸 | ARDS
漏斗胸 | 朗格汉细胞组织细胞增生症
胸壁肿瘤 | 过敏性肺炎
麻痹 | 结缔组织病
硬皮病 | 结节病
原因不明的机化性肺炎
肿瘤淋巴道播散
时间常数
是气体在肺泡内充盈与排空的时间,为呼吸阻力与顺应性的乘积,正常值为0.4s。在一个时间常数内,肺泡可充气至最大容积的63%,2倍时间常数可充盈95%,3倍可充盈100%。反映了肺泡充满气体和排空所需要的时间,是重要的肺力学参数。
肺是由大小不同的肺泡组成的,各部分肺泡的
顺应性和阻力不尽相同,因此肺各部分的时间常数也不一致,这是肺泡通气不均匀的原因之一,也是动态和静态顺应性不同的基础。由于肺局部病变的影响,不同肺区的充盈和排空速度有所不同,充盈和排空速度较快的区域称为快肺区,充盈和排空速度相对较慢的区域则称为慢肺区。
(二)机械通气时一般呼吸力学监测
目前一些监测功能较强的呼吸机,能及时反映许多重要呼吸力学参数的变化,不仅可以帮助临床医生随时了解患者呼吸功能的变化,而且可以指导机械通气,避免通气引起的肺损伤。
气道压力监测
机械通气的主要目的是通过提供一定的驱动压以克服呼吸系统的阻力和呼吸机管路的阻力,把一定潮气量的气源按一定频率送入肺内。监测气道压力的变化可以及时了解潮气量和呼吸阻力的变化。当潮气量和吸气流速维持不变时,气道压力直接反映呼吸阻力和顺应性。气道压力升高,说明有呼吸道梗阻,顺应性下降以及肌张力增加(如人机对抗)等;气道压力降低,说明管道漏气。另一方面,气道阻力和顺应性无变化时,气道压力下降说明潮气量减少。气道压力可通过呼吸机来监测,临床主要监测以下压力(图18-3)。
(1)气道峰压:呼吸机送气过程中的最高压力,用于克服肺和胸廓的弹性阻力和黏滞阻力,与吸气流速、潮气量、气道阻力、胸肺顺应性和呼气末压力有关。机械通气时应保持气道峰压低于40cmH₂O,过高会增加气压伤的风险。
(2)平台压:吸气末屏气(吸气阀和呼气阀均关闭,气流为零)时的气道压力,用于克服肺和胸廓的弹性阻力。与潮气量、胸肺顺应性和呼气末压力有关。若吸入气体在体内有足够的平衡时间,可代表肺泡压。机械通气时,平台压高于30~35 cmH₂O,发生气压伤的可能性增加。同时,过高的平台压会使循环受到影响。
(3)平均气道压:为单个呼吸周期中气道压的平均值。与影响气道峰压的因素及吸气时间长短有关,能预计平均肺泡压力的变化。
(4)呼气末压力:呼气即将结束时的压力,等于大气压或呼气末正压(PEEP)。
(5)内源性PEEP:指呼气末气体陷闭在肺泡
内而产生的正压。主要与呼气阻力增加、呼吸系统顺应性增高、呼气时间不足、呼气气流受限和通气参数设置不当等因素有关。内源性 PEEP可引起气压伤、增加呼吸功、使患者发生人机对抗,影响血流动力学并可能导致顺应性计算的误差。
机械通气时,可通过呼气末暂停时对应的压力来测量内源性PEEP(图18-4)。呼气末暂停时对
应的压力为总 PEEP,内源性 PEEP=总 PEEP-设置的 PEEP。
容量控制通气时,许多呼吸波形可以反映气道阻力的变化(图18-7):①流速-时间波形:呼气时波形回到基线的快慢反映了气道阻塞的情况,阻力增加时,呼气时间延长,呼气末流速不能到零,提示存在内源性 PEEP。②压力-时间波形:平台压不变,气道峰压增加,提示气道阻力增加。③容积-时间波形:气道阻力增加时,呼气波形回到基线更慢。④压力-容积波形:气道阻力增加时,吸气支的弯曲增加,即随压力增加而容积增加较少。⑤流速-容积波形:呼气阻力增加时,呼气波形凸向容积轴。
(2)肺活量:指最大吸气后能呼出的最大气量,正常人为65~75 ml/ kg。当低于10~15 ml/ kg时,患者大多不能维持自主呼吸,需进行机械通气。
(3)分钟通气量:潮气量与呼吸频率的乘积,正常人为6~10 L/ min。分钟通气量大于10 L/ min,提示通气过度;分钟通气量小于4 L/min,提示通气不足,可造成低氧血症和二氧化碳潴留。
P-V曲线的斜率也可监测顺应性,静态 P-V曲线吸气末对应的压力为平台压,动态 P-V曲线吸气末对应的压力为气道峰压(图18-9)。P-V曲线斜率减小提示顺应性降低,斜率增大提示顺应性增加(图18-10)。
容量控制通气时,监测呼吸波形可以反映顺应性的变化。图18-11中,从 A到C顺应性逐渐降低,流速-时间波形表现为呼气支的坡度变陡直,压力-时间波形显示平台压增高,而容积-时间波形无
明显变化。
(2)压力控制通气时顺应性监测:①流速-时间波形:如果吸气流速在设置的吸气时间之前到零,提示顺应性降低。②压力-时间波形:如果吸气时间足够长,吸气末流速为零时,静态顺应性=潮气量/(呼吸机设置的压力-PEEP)。顺应性降低时,压力-时间波形表现为呼气开始时压力迅速下降,然
后呈线形回到基线,而不是逐渐回到基线。③容积-时间波形:顺应性降低时,表现为潮气量下降,可出现平台(图18-12)。
(3)监测顺应性的意义:①监测病情变化。②判断肺疾患的严重性。③观察治疗效果。④判断是否可以停用呼吸机:顺应性 时,不能撤机。
(三)特殊呼吸力学监测
压力-容积曲线(P-V曲线)
静态 P-V曲线反映了呼吸系统的静态顺应性,需在镇静、肌松的状态下进行测量,以确保测量的准确性,描记静态 P-V曲线的方法有采点法和连续法。典型的P-V曲线见图18-13。
操作方法
1.采点法描记静态肺压力-容积(P-V)曲线即吸气至不同的肺容积时闭合气道,记录对应的压力。然后以压力为横坐标,容积为纵坐标,每一组压力和容积对应一个点,连接不同的点获得静态 P-V曲线。常用的采点法有大注射器法、阻塞法和呼吸机法。
(1)大注射器法:①应用镇静剂和肌松剂,使患者处于充分的镇静和肌松状态。②准备1.5~2L带刻度的大注射器和气道压力传感器。③患者脱离呼吸机,呼气3s,此时对应的肺容积为功能残气量,假设此时的气道压力为零,将注射器和压力传感器与患者的气管导管或气管切开管相接。④分次注入纯氧50~100ml,每次注入气体后暂停3~5s,记录相应的容积和压力,直至气道压力达到40~50cmH₂O或注入达到容积为 25 ml/ kg(图 18-14A)。⑤呼气时采用同样的方法,逐步将气体抽出,
A.注射器将气体送入肺内,记录相应的容积和压力;B.绘制P-V曲线
记录相应的容积和压力(图18-14B)。连接压力和容积点获得静态压力-容积曲线。
该方法存在以下不足:①操作繁琐,可重复性较差。②需要将患者与呼吸机断开,耗时较长(60~90s),对患者有一定的危险性。③注射器将气体逐渐注入肺内的过程中,会出现温度和湿度的改变、注入的氧气部分会被消耗,同时有二氧化碳的产生,使压力和容积的测定结果出现偏差,P-V曲线的形状也因此受到影响。所以目前临床上较少使用。
(2)呼吸机法:当给予大小不同的潮气量,吸气流速恒定时,就可以获得不同的气道平台压,多个互相对应的潮气量和气道平台压描记在XY轴上就能描记出 P-V曲线。
具体操作方法:①测量前确定管路密闭、无漏气。②采用容量控制通气方式,并保持稳定。③用呼气末暂停法测量内源性 PEEP,保证吸气末的容积和压力稳定。④通过改变吸气时间(或呼吸频率)使得送入患者体内的气体的容积不同,并在吸气末记录相应的气道平台压。⑤每次注入气体后需要按住吸气屏气(inspiration hold)键3~5s,使气体在肺内均匀分布。⑥将相对应的潮气量和气道平台压描记在XY轴上,连接不同的压力-容积点,得到静态P-V曲线的吸气支。
呼吸机法的优点是不需将患者与呼吸机断开,操作方便。缺点是操作次数较多,精度较差,不适合所有的呼吸机;操作时需要使用呼吸机的两个控制按钮和频率设置,同时还要监测压力和容积。因此,操作人员在描记曲线前需要训练,最好是两个人同时操作。
2.连续描记静态压力-容积曲线 连续描记静态P-V曲线包括体积描记仪法和低流速法。
(1)体积描记仪法:体积描记仪法是采用特定的标尺在体外测量胸腔容积,评估患者的呼吸力学,与注射器法非常相似。由于肌松时患者的胸廓固定,仅需测量单圈胸围。利用人体体积描记仪可以监测连续的静态肺压力-容积(P-V)曲线,但需要特殊的仪器,且准确性差。目前较少使用。
(2)低流速法:不同的流速绘制出的 P-V曲线形态不同,意义也不同(图18-15),流速越高,曲线向右移位。低流速法是采用非常缓慢的流速向患者肺内送入气体(一般流速小于9~10 L/min),根据多个不同的容积对应的相应的气道压力,描记出
连续的静态P-V曲线。低流速法描记的 P-V曲线与采点法相似,具有可重复性。是目前临床上较常使用的描记静态 P-V曲线的方法。
低流速法的优点:①用现代的呼吸机可以完成。②不需要脱机,呼吸机的报警和监测功能可以保持不变。③能合理评估气道阻力,测量气道压力和肺泡压力。④描记 P-V曲线吸气支时不受湿度、温度和因时间过短造成容积减少等干扰。⑤利用低流速法可描绘不同呼吸参数设置和 PEEP水平时的P-V曲线。
低流速法的操作方法:①患者镇静、肌松。②将呼吸机模式改为容量控制通气,潮气量 20~25 ml/kg,调整吸气时间或吸气流速,使得吸气流速小于9~10 L/ min。③用呼吸功监测仪或呼吸机描记出整个呼吸周期中各时间点的压力和容积。④将压力和容积对应的点描记在 XY轴上,即绘制出静态P-V曲线。⑤记录1~2个呼吸周期后立即将呼吸机条件还原。⑥在描记曲线过程中要监测患者的血压、心率和经皮血氧饱和度,必要时随时中止上述操作,保证患者生命体征的稳定。
注意事项:①描记曲线时,患者通常需要充分镇静和肌松。②描记曲线之前让患者深吸气,或用简易呼吸器实施几次肺复张,并去除记录的第一条P-V曲线。③随着病情的变化,P-V曲线也会发生改变,应动态监测P-V曲线。④某些患者,如慢性阻塞性肺病或肥胖患者,气道压力会突然增加,提示存在内源性 PEEP。有时内源性 PEEP 不易识别,可能会把它看作一个转折点。⑤描记过程中若经皮血氧饱和度下降至88%以下,应停止 P-V曲线测量。
临床意义
1.反映呼吸系统顺应性 P-V曲线可以反映呼吸周期的顺应性、肺泡的复张程度及肺泡的可复张性。P-V曲线的吸气和呼气曲线分开,曲线的斜率表示顺应性,曲线越靠近X轴,提示肺顺应性越差(图18-16和图18-17)。
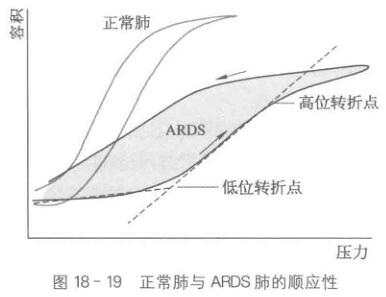
2.指导 ARDS 患者最佳 PEEP 的选择 部分ARDS患者的静态P-V曲线会出现低位和高位转折点。目前多数研究认为低位转折点代表患者大量塌陷肺泡开始复张,因此低位转折点+2cmH₂O对指导最佳 PEEP 的选择有意义。
低位转折点和高位转折点
低位转折点是 P-V曲线吸气支的低肺容积处出现的一个转折点,表示肺泡开始开放时对应的压力和容积。正常人的P-V曲线低位转折点低于功能残气量,功能残气量以上部分为直线。P-V曲线的起点(或呼气的终点)是影响低位转折点的主要因
素。当呼气末存在气体滞留时,呼气末肺容积或压力增加,低位转折点消失。
高位转折点是 P-V曲线吸气支在接近肺总容积的高肺容积处出现转折,提示部分肺泡和(或)胸壁过度膨胀。某些疾病(如 ARDS)易出现高位转折点。
低位转折点和高位转折点,是顺应性的变化点(图18-18)。低位转折点表示大部分肺泡开放时对应的压力和容积,高位转折点的出现提示肺泡有过度扩张可能。
1.肺静态压力-容积曲线的低位和高位转折点的确定 肺压力-容积(P-V)曲线转折点的确定没有金标准,易受观察者的主观干扰。目前常用的方法有以下几种。
(1)目测法:沿着肺P-V曲线低位和高位转折点之间的线性部分做一条直线,目测曲线开始偏离直线的第一个点作为转折点,但这一方法误差较大。
(2)顺应性法:P-V曲线低位和高位转折点之间的线性部分顺应性最好,低位转折点以下和高位转折点以上部分顺应性降低。描记 P-V曲线,计算肺顺应性,当顺应性增加了20%或开始比最大顺应性降低20%时,提示曲线出现转折点。
(3)双向回归法:利用有关计算机软件,对P-V曲线上的每个点分别向前、向后做双向直线回归,每组数据都得到两条回归线,两个回归系数乘积最大的那一组数据对应的点即为转折点。
(4)低流速法:机械通气时,通过下调呼吸频率和延长吸气时间,以比较低的气流速度(9~10L/min)持续向肺内送气,目前临床较多使用此法。由于流速低,气道阻力的影响较小,描记的P-V曲线类似大注射器法描记的静态 P-V曲线,有很好的一致性,并且重复性也很好,亦无需将患者与呼吸机断开,一次完成。
(3)估算呼吸功:根据P-V曲线可计算弹力功和阻力功。
(4)指导调节潮气量和 PEEP 水平:ARDS患者由于其特殊的病理生理特点,P-V曲线易出现高位转折点,通过监测P-V曲线设置合适的潮气量,避免高位转折点的出现,可以防止气压伤。以往的研究认为,监测 P-V曲线的低位转折点有助于ARDS患者选择最佳PEEP,PEEP水平高于低位转折点2~3cmH₂O可以减少肺泡开放时的剪切力。但最近的研究表明,从吸气支可能很难确定“最佳PEEP”。而且,PEEP 是一种呼气现象,通过 P-V曲线呼气支的转折点设置PEEP可能更符合呼吸生理,但还需要进一步的临床研究。
(5)监测气管导管的位置及通畅情况:气管插管后,如气道压力显著高于正常,而潮气量并未增加,则提示气管导管已进入一侧支气管内。纠正后,气道压力即恢复正常(图18-21A)。如果气管导管有曲折,气流受阻时,在P-V曲线上可见压力急剧上升,而潮气量减少(图18-21B)。
A.气管导管位置(1.正常P-V曲线;2.气管导管进入一侧支气管内);B.气管导管通畅情况(1.正常P-V曲线;2.气管导管有曲折)
A.双腔导管位置正确(1.双肺通气;2.单肺通气时其气道压力稍升高,潮气量无变化);
B.双腔导管位置不正确(1.双肺通气;2.单肺通气时,潮气量无变化,而气道压力显著升高)
内源性呼气末正压
呼气气流受限造成了呼气末肺泡内压升高,造成内源性呼气末正压(intrinsic PEEP,PEEPi)的产生。内源性呼气末正压(PEEPi)分为静态 PEEPi和动态PEEPi。不同肺单位的时间常数存在差异,气道和肺实质病变患者产生的PEEPi在不同肺单位之间的分布不均一,表现为时间常数高而呼气流速慢的肺单位高于时间常数低而呼气流速快的肺单位。静态PEEPi为呼气末气道平台压,反映时间常数不均一的肺单位通过呼气末暂停达到平衡状态时的压力,动态 PEEPi为吸气开始前气道压力,反映时间常数较短的肺单位 PEEPi水平,此时,时间常数较长的肺单位仍在排空,由此可见动态PEEPi低于静态 PEEPi。
常用的测定静态 PEEPi 的方法主要有呼气末气道闭合法,测定动态 PEEPi的方法主要有持续记录气体流速、气道压力法以及食管气囊法。
1.静态 PEEPi测定方法 呼气末气道闭合法的步骤如下:通过按下呼气末暂停键闭合气道,测定气道平台压获得 PEEPi。由于气道闭合后需要1~5s才能使不同时间常数的肺单位之间达到平衡,以测定气道平台压,因此临床上需要1~5s的闭合时间测定 PEEPi。临床上可应用呼气末暂停键测定 PEEPi。
2.动态 PEEPi测定方法 持续记录气体流速和气道压力法。这是一种间接测定 PEEPi的方法,该方法通过同步记录气体流速和气道压力测定PEEPi。气体流速由呼气转变为吸气时对应的气道压力即为PEEPi,反映吸气开始前患者或呼吸机需要克服以触发气体流动的压力。该方法同时可用于
持续监测PEEPi,如呼吸机设置模式或参数改变或采用舒张支气管治疗情况下连续监测 PEEPi的变化。而且,对于没有呼气末暂停键的呼吸机,持续记录气体流速和气道压力是评估 PEEPi 快速简便的唯一方法。
3.食管气囊法 食管气囊方法也是测定自主呼吸患者 PEEPi 和肺力学特征的重要方法。这种方法将与压力传感器连接的食管气囊导管在压力波形导引下,放置于食管中、下1/3处,同时监测气体流速、肺容积和食管压力的变化。呼气末气体流速突然改变方向时,测定相应食管压力,该压力为PEEPi。这种方法测定的PEEPi为动态 PEEPi,与持续记录气体流速和食管压的测定结果一致,明显低于静态 PEEPi。
食管气囊方法已经用于监测重症患者和稳定的慢性阻塞性肺疾病(COPD)患者 PEEPi,只要患者呼气末呼吸肌处于肌松状态,测定结果即准确可靠。如果呼气过程中呼气肌肉收缩,则吸气早期食管内压的降低是呼气肌松弛而不是吸气肌收缩的结果。
适应证
机械通气应常规检测PEEPi,尤其是以下情况:气道阻塞性疾病(如COPD,支气管哮喘)、呼气时间短、高分钟通气量、气道压过高、人-机不同步、不可用循环因素解释的血流动力学不稳定等均可能导致PEEPi产生。
禁忌证
没有绝对禁忌证,但当出现如下情况时需慎重:气胸或纵隔气肿时、心功能不全尤其是严重右心功能不全时。
(2)了解呼吸机支持程度,以便选择适宜的支持水平,防止支持不足或过度。
在测定前需稳定呼吸,为消除体位的影响(平卧位,半坐位),每次测定应取相同的体位,以便动态观察。临床上P₀.1有两种测定方法。
1.单一呼吸测定法 机械通气时,在呼气末关闭吸气阀,呼吸机管路及患者肺内无流速和容积的变化,记录患者下一次吸气开始后0.1s时的气道压变化。每次取值至少3次,算出平均值(图18-24)。
食管囊压技术操作过程:①食管放置食管气囊导管,连接压力传感器,连续显示胸腔内压力。②从吸气开始至吸气流速产生之前的食管压下降即为动态 PEEPi。
(1)测定P₀.1时,患者需有相对稳定的自主呼吸。
注意事项 (2)不同体位可影响P₀.1的测定结果。
(3) P₀.1的测定不应在流速触发或有 Flow-by的情况下测定,此时明显干扰测定值。
(2)重复测定2~3次,取平均值。
呼吸中枢驱动力(P₀.1)是指吸气开始后0.1s时的口腔闭合压,与呼吸阻力无关,是反映呼吸中枢兴奋性和呼吸驱动力的指标。P₀.1已成为评估呼吸中枢功能的常用方法,正常值为0.2~0.4kPa(2~4 cmH₂O)。
(1)了解呼吸中枢驱动力。 (5)影响P₀.1测定的因素有:①呼气末肺容积:
呼气末肺容积增加会影响肌肉的收缩,使测量值低于实际值。②呼吸肌长度和收缩速度改变:气道阻断后,吸气努力可能使胸、腹部产生矛盾运动,此时即使无肺容积的改变,呼吸肌也会发生明显收缩。③胸壁变形:胸壁变形使呼气末肺容积发生改变而影响测量的准确性。④呼气肌用力:呼气肌用力使呼气末肺容积低于功能残气量,测量值高于实际值。
(6)自主呼吸期间,P₀.1异常升高可以提示中枢驱动冲动发放增加,但神经肌肉功能不良时,P₀.1可能低估中枢驱动的增加。
肺复张容积的测定
肺复张容积是评价肺复张效果、PEEP 水平及ARDS肺泡不均一性的有效指标。目前临床上常用的监测方法有 P-V曲线法和CT法。
操作方法
1. P-V曲线法测定肺复张容积
(1)测定呼气潮气量:机械通气稳定 20 min后,呼吸频率减少至6次/分,延长呼气时间至9 s,吸气末将 PEEP 调为0 cmH₂O,测定此次呼气潮气量。
(2)计算功能残气量(△FRC): △FRC=呼气潮气量一潮气量。
(3)描记有 PEEP 的静态 P-V 曲线:用低流速法描记有 PEEP 的静态P-V 曲线,记录P-V 曲线压力在20cmH₂O时的容积(V₂₀)。
(4)描记0 cmH₂O(ZEEP)PEEP 水平的静态P-V 曲线:用低流速法描记0 cmH₂O(ZEEP)PEEP水平的静态P-V 曲线,记录P-V 曲线压力在20cmH₂O时的容积(V₂₀)。
(5)计算肺复张容积:肺复张容积=
P-V曲线法测肺复张容积时,注意事项同P-V曲线的测定。
2. CT法测定肺复张容积。急性呼吸窘迫综合征(ARDS)是临床常见的危重症,临床上常用肺复张(RM)手法促进塌陷肺泡复张、增加肺容积、纠正低氧血症。但目前仍缺乏理想的评价“肺复张”效果的指标。
通过CT 扫描,能直接对肺组织进行测量,准确地计算出总肺容积、肺内空气容积、肺组织容积及肺
组织重量。并且可以根据肺部密度值的不同,将肺分为4个区:过度膨胀区、正常通气区、低通气区和不通气区,计算出各区容积及其在总肺容积中的比例;还可以根据复张前后肺容积的不同,计算出肺复张容积。从而可以指导临床实施肺复张。
(1)患者准备:生命体征较平稳,适当镇静,在医生的陪同下,行胸部CT扫描。
(2)多层螺旋CT 胸部扫描:多层螺旋CT 胸部扫描获取肺部CT图像。应正确设置扫描相关参数:电压、电流、准直宽度、层厚、间隔、床进速度等。每次扫描范围均应包括肺尖和横隔膜,每次扫描均需在呼气末进行。多数危重症患者不能很好配合,应给予镇静和肌松。
(3)测定肺容积:目前多采用 Siemens Pulmo肺定量分析软件测定肺容积。首先在 Pulmo软件上设定肺组织四个区域的密度值范围,过度膨胀区(-1 000~-900 Hu)、正常通气区(-899~-500 Hu)、低通气区(-499~-100 Hu)和不通气区(-99~+100 Hu)。将待分析的CT 图像导入pulmo分析界面,该软件可自动将图像中肺组织与其他组织(胸壁、气管、肺门大血管、纵隔、心脏等软组织)勾画出来,部分需进行手工校正。处理完一组数据后,pulmo软件将导出每一层面肺组织面积及每一层面各区所占百分比。
总肺容积=∑每一层面肺面积×层厚;
肺内空气容积=(一平均CT值/1000)×总肺容积(平均CT值<0);
肺内空气容积=0(平均CT值>0);
肺组织容积=(1+平均CT值/1000)×总肺容积(平均CT值<0);
肺组织容积=总肺容积(平均CT值>0);
肺组织重量=肺组织容积;
各区肺容积=∑每一层面肺面积×每一层面各区所占百分比×层厚。
(4)肺复张容积计算:目前被认可的有两种方法。
1)可复张肺百分比
W₅:气道压力为5cmH₂O时不通气区肺组织重量;
W₄₅:气道压力为45cmH₂O时不通气区肺组织重量;
W总:气道压力为5cmH₂O时总肺组织重量。
2)可复张肺百分比 (FRCnormal——FRCzEEP)
VGasPEEP: PEEP为0时肺不通气区、低通气区气体体积;
VGasZEEP: PEEP为0时肺不通气区、低通气区气体体积;
FRCzEEp: PEEP为0时呼气末肺内气体体积;
FRCnomal:正常状态下呼气末肺内气体体积。
男性: 身高+0.009×年龄—1.09;
女性:FRCnomal=2.24×身高+0.001×年龄-1.0。
虽然目前临床上将每例ARDS患者均在CT的监视下实施肺复张仍存在困难,但是CT法测定肺复张容积,能直接反映肺复张效果,可以指导肺复张的实施,有利于 ARDS 患者的治疗。
肺牵张指数的测定
近来有学者提出,容量控制通气、流速恒定时,通过测定气道压力-时间曲线吸气支的肺牵张指数(stress index)可推测肺泡复张情况。肺牵张指数小于1时提示吸气过程中仍有塌陷的肺泡复张,肺牵张指数大于1时提示吸气过程存在肺泡过度膨胀,肺牵张指数等于1时提示在吸气过程无肺泡复张与过度膨胀(图18-25)。
操作步骤
(1)患者镇静、肌松。
(2)描记容控恒流状态下气道压力-时间曲线。
(3)将呼吸功能监护仪的压力和流量传感器连接于气管切开管Y管处,吸气流速恒定情况下,描记压力-时间(P-t)曲线。
(4)取其吸气支进行曲线回归,得到方程P= (t:时间),其中 a 表示吸气曲线的斜率,c表示吸气开始时的气道压力,b值即为牵张指数,反映P-t曲线吸气支的非线性特征。
(5) 调整 PEEP 使 b=1,此时的 PEEP 即为ARDS患者的最佳PEEP。
临床意义
动物实验及临床观察发现复张后肺牵张指数能够反映肺泡的开放状态,可能能作为 ARDS 患者最
佳PEEP 的选择方法的之一,肺牵张指数(b)=1时的PEEP能作为 ARDS 的最佳PEEP,但需进一步深入、大规模的临床研究证实。
呼吸功监测
呼吸功即为呼吸肌克服呼吸阻力维持通气量所做的功。正常情况下,自主呼吸时吸气是主动、耗能的,呼气是被动的,不做功。因此,呼吸肌仅在吸气时做功,正常值为0.4~0.6J/L。呼吸功实际上是对呼吸肌后负荷的一种评估。
呼吸功分为弹力功(EBIDOE)和阻力功。弹力功是克服呼吸系统弹性阻力所做的功,受肺和胸廓顺应性的影响,顺应性降低时,弹力功增加。阻力功是克服气道阻力、肺和胸廓的黏滞力所做的功,当气道阻力增加时,阻力功增加。
根据物理学原理,呼吸功为变化的压力与变化
的容积的积分,临床上可通过P-V曲线内的面积来计算呼吸功。图18-26中曲线的斜率EBI 表示顺应性,总呼吸功为 ECIDOE 对应的面积,其中EBIDOE 对应的面积为吸气时克服肺弹性回缩做的功(弹力功),ECIBE 对应的面积为吸气时克服气道阻力所做的功(阻力功)。
机械通气时监测呼吸功,有助于临床医生了解患者的呼吸功能和呼吸机对患者的影响,及时调整机械通气。
1.呼吸功监测内容 机械通气时的呼吸功包含呼吸机做功和患者做功,患者通过呼吸机和自主呼吸所做的功,包括两部分。①生理功(WOBphy):患者自主呼吸时,为克服弹性阻力所做的弹力功和克服气道阻力所做的阻力功。正常约0.5J/L(0.3~0.6J/L)。②附加功(WOBimp): 患者自主呼吸时,为克服呼吸设备(气管内导管、呼吸机回路、按需气流等)的阻力负荷所做的阻力功。这是强加于生理功上的额外负荷。在某些情况下,附加功可以等于甚至大于生理功。
2.呼吸功监测方法 临床上可以通过床边呼吸功能监测仪直接计算,也可根据患者P-V曲线的变化监测呼吸功(图18-5)。
3.呼吸功监测的意义 ①帮助选择最佳通气方式和呼吸参数,指导呼吸支持治疗,最大限度减少呼吸后负荷,避免呼吸肌疲劳。呼吸功实际上是对呼吸肌后负荷的一种评估。②判断呼吸功增加的原因是由于弹力功和阻力功增加,还是由于呼吸机的附加功增加。附加功增加时(如患者通过高阻力的
呼吸机呼吸),将加重患者呼吸肌后负荷,使其疲劳。③监测患者呼吸功能恢复程度,指导呼吸机撤离:监测呼吸功可以使临床医生了解呼吸支持的效果,患者呼吸肌的恢复情况以及呼吸机附加功的影响,给撤离呼吸机提供了客观可靠的标准。通常呼吸功小于 0.75 J/L时脱机多能成功。④了解各种通气模式和呼吸设备对呼吸功的影响:附加功的监测可以准确反映呼吸机的设备和通气模式对患者呼吸肌负荷的影响。
适应证
临床上通过各种手段监测并调整呼吸功对患者呼吸治疗及脱机具有重要的指导作用。
1.帮助选择最佳通气方式和呼吸参数,指导呼吸支持治疗,最大限度减少呼吸后负荷,避免呼吸肌疲劳。
(1)用PSV 给患者部分呼吸支持时,可以通过测定患者呼吸功(WOB)了解最佳PSV 压力支持水平,使患者承担正常的生理呼吸功,促进呼吸肌的自身调节。若PSV压力过小,呼吸支持不充分,将加重呼吸肌负荷,过大则不利于呼吸肌的锻炼和恢复。
(2)慢性呼吸衰竭患者,若呼吸肌已经出现疲劳时,应选用较高呼吸支持条件,使得呼吸功全部由呼吸机完成,即患者呼吸功为0,使呼吸肌完全处于休息状态,避免肌肉缺血,以利于其早日恢复。但若PSV 的压力过大,或全部呼吸支持的时间过大,可引起呼吸肌萎缩,反而使机械通气的时间延长,造成撤机困难。
2.判断呼吸功增加的原因 是由于弹性功和阻力功增加,还是由于呼吸机的附加功(WOBimp)增加。
3.监测患者呼吸功能恢复程度 指导呼吸机撤离。
4.了解各种通气模式和呼吸设备对呼吸功的影响 呼吸功的监测可以准确反映呼吸机的设备和通气模式对患者呼吸肌负荷的影响。
操作步骤
(1)将食管气囊导管插入食管测胸腔内压,阻塞法确认位置。
(2)流量传感器连接于气管插管和呼吸机 Y管之间,测定气体流率和气道压力。若气管插管已拔
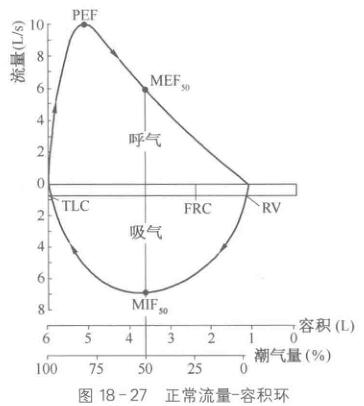
系,它可提供关于气道状况的信息,用于判断呼吸回路是否有泄漏、气道是否有阻塞以及患者呼吸是否与呼吸机同步等。下图为正常的流量-容积环(图18-27)。流量-容积环监测主要用于以下几个方面。
1.判断支气管舒张剂的疗效 呼气流量波形变化可反映气道阻力的变化,判断用药后支气管扩张的程度,了解支气管舒张剂的疗效。如图18-28所示,左侧为正常流量-容积环,中间和右侧为用药前后的变化。用药前的呼气流量(A)明显减慢,且其后半部呈扇贝壳状(B);用药后呼气流量明显增加(A),并其后半部下降较平坦(B),说明疗效显著。
2.监测呼吸道回路是否漏气 若呼吸道回路有漏气,则流量-容积环不能闭合,呈开放状(图18-29)。
注意事项
(1)呼吸功常用于指导脱机,正常值为0.3~0.6J/L。一般认为,①呼吸功( 脱机多能成功。 可导致呼吸肌疲劳,WOB。0.85~1.15 J/L是典型的运动负荷增加,而 是导致严重呼吸肌疲劳的高负荷状态。因此,积极降低或调整呼吸功是十分必要的。
(2)导致呼吸功增加的因素包括:①气道阻力增高。②肺胸廓顺应性降低。③内源性 PEEP。④呼吸机回路的阻力过高。⑤气管导管内径过小、打折、弯曲度大等。
PEF: 峰值呼气流速;TLC: 肺总量;
流量-容积环(阻力环)监测 FRC: 功能残气量: RV: 残气量:
MEF₅₀:50%用力肺活量时的中期呼气流速;
流量-容积环显示呼吸时流量和容量的动态关 MIF₅₀:50%用力肺活量时的中期吸气流速
气峰值流速、中期流速均明显下降,呈平坦的呼气波形。同时,由于肺过度充气,残气量、功能残气量和肺总量增加(图18-32)。②固定性大气道阻塞:如气管或喉部狭窄,双侧声带麻痹等,其阻力环的呼气和吸气波形均变平坦,呈矩形,呼气和吸气中期流速均中度下降(图18-33)。③限制性肺疾病:阻力环的形状正常,但最大呼气峰值流速、呼气和吸气中期流速、残气量、功能残气量和肺总量均下降(图18-34)。
(谭 焰 黄英姿)