胸腔穿刺是用普通注射器或特制穿刺器械经肋间隙刺入胸膜腔,抽取胸腔内液体或气体进行诊断或治疗的方法,在某些特殊情况下(如张力性气胸)胸腔穿刺是使病情得以迅速稳定的最简单有效的措施。
适应证
1.诊断性穿刺
(1)了解胸腔积液性质,明确病因。
(2)患者有胸腔积气或积液的症状及体征,但病情危急不容许行辅助检查时。
2.治疗性穿刺
(1)大量胸腔积液:通过穿刺抽液可以减轻压迫症状,缓解呼吸困难。
(2)张力性气胸:通过紧急穿刺减压可迅速缓解呼吸窘迫症状,为进一步抢救治疗争取时间。
(3)中小量气胸:通过穿刺抽气可改善临床症状并促使肺复张。
(4)渗出性胸膜炎:及时抽液可以减轻中毒症状并减少胸膜粘连的发生。
(5)脓胸、恶性或难治性胸积液:可通过穿刺向胸腔内注入抗生素、抗肿瘤药物或粘连剂进行胸腔治疗。
禁忌证
无绝对穿刺禁忌证,以下情况应属相对禁忌,必要时应积极干预后再考虑穿刺。
(1)正在进行抗凝或溶栓治疗的患者。
(2)出血性疾病病史或凝血功能检查异常者。
(3)不能或不愿配合穿刺的患者。
(4)包裹性积液积气拟穿刺部位有化脓性皮肤感染者。
(5)高度怀疑为肺包虫病患者。
操作准备
(1)了解病史,并进行详细的体格检查(触摸气管位置,了解纵隔偏移情况,叩出实音或空音范围,听出呼吸音降低或消失的区域),除非病情危急,否则须行X线胸片(最好立位)、胸部CT 或胸部B超检查,以明确胸腔积气或积液部位及量,以确定最佳穿刺部位。
(2)血常规及凝血功能检查(凝血酶原时间或出凝血时间等)。
(3)向患者或家属说明胸腔穿刺的必要性及配合要点,征得其同意并签署相关医疗文件。若患者不能配合或高度紧张,可酌情应用镇静剂。
(4)备胸腔穿刺包。胸腔穿刺包内主要器械为16~18号穿刺针,尾部可接三通活塞或医用硅胶管,
另备血管钳、洞巾、无菌纱布、消毒碗等。现有多种一次性胸腔穿刺包,其穿刺针或注射器连接自动三通活塞及集液袋,抽吸时液体进入注射器,推注时液体进入集液袋,反复抽推,可较快完成胸穿。
(5)备无菌手套、10 ml及50 ml注射器、皮肤消毒用品、局麻药品、无菌试管及标本瓶等。
(6)备吸氧设备及急救药品(肾上腺素、利多卡因、阿托品等)。
操作步骤
1.穿刺体位
(1)坐位:穿刺抽取胸腔积液时,若患者病情许可,可嘱其骑跨坐于靠背椅上,面对椅背,双前臂置于椅背上缘,头部伏于前臂上,胸背部挺直,暴露穿刺部位。若患者不能下床,亦可在病床上坐起并趴伏于小床桌上,暴露胸背部(图12-1)。
(2)平卧位:气胸患者穿刺抽气时,可取平卧位,双上肢靠胸侧平放,必要时背部略垫高,暴露前胸部。
(3)半卧位:若患者病情不容许坐起时,可采取半卧位,患侧上肢上举过头,暴露侧胸及前胸部(图12-2)。
(4)侧卧位:位于背部的包裹性积气或积液,若患者病情不容许坐起时,可采取侧卧位,患侧在上以利于穿刺操作(图12-3)。
2.穿刺部位 穿刺部位的选择是穿刺成功的关键。中-大量的胸腔积液,穿刺点通常选择肩胛下角线或腋后线第7~9肋间,亦可选用腋中线第6、7肋间,应避免在第9肋间以下穿刺,以免损伤肝、脾、膈肌及降主动脉等腹腔脏器。气胸患者穿刺点一般选择患侧锁骨中线第2肋间或略偏外侧,距胸骨外缘3~4cm处(图12-4和图12-5)。
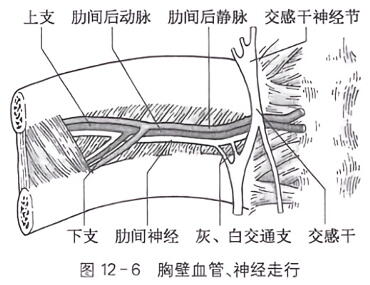
A.穿刺针垂直于皮肤进针;B.在腋中线进针时,穿刺针位于上下两肋骨中间
在肋间隙中间刺入(图12-7B),以避开肋间血管和神经。
(4)术者以左手固定穿刺点部位皮肤,右手持穿刺针以局麻注射针头相同的角度刺入,如有落空感时提示针头已进入胸腔,转动三通活塞(或由助手持血管钳夹闭及放松穿刺针尾硅胶管)抽吸液体或气体并计量。
(5)抽液量随穿刺目的而定,诊断性抽液,50~200 ml即可(有时10ml亦可作病理检查,但为提高
(3)明确穿刺点的选择与进针部位:①因为在胸壁后部的肋间后动静脉和肋间神经走在上一肋骨的下缘(图12-6),故穿刺点应选在腋后线或肩胛下角线,穿刺针应沿下一肋骨上缘进针(图 12-7A)。②肋间后动静脉和肋间神经在胸壁侧壁时分为肋间后血管上、下支和肋间神经的上、下支,分别走行在上一肋骨的下缘和下一肋骨上缘(图12-6),所以若穿刺点选在腋中线及前胸壁,则穿刺针应
阳性检出率至少需100ml);减压抽液,首次不超过600 ml,以后每次不超过1000 ml。一次性大量抽液可出现复张后肺水肿;如为脓胸,每次尽量抽尽,气胸穿刺抽气时尽量一次抽完,使肺复张。
(6)穿刺完毕,拔出穿刺针,压迫穿刺点片刻,局部再次消毒,覆盖无菌纱布,胶布固定。尽快送检胸液标本。
注意事项
(1)操作过程中应密切观察患者的反应。如有头晕、面色苍白、出汗、心悸、胸部压迫感或剧痛、晕厥等胸膜反应;或出现连续性咳嗽、气短等现象时,立即停止抽液,立即吸氧等对症处理,必要时可皮下注射肾上腺素0.3~0.5mg。
(2)若抽吸费力或抽出物为血性泡沫液体,穿刺针可能穿入肺组织,应将穿刺针退出少许再抽。
(3)穿刺中术者抽吸时由助手用血管钳贴近胸壁夹持穿刺针,以防止针头摆动或移位,损伤肺组织。
(4)一次抽液不宜过快、过多。
(5)严格无菌操作,操作中要防止空气进入胸腔,始终保持胸腔负压。再次穿刺时,应尽量避开原穿刺点,以免沿原针道感染。
(6)原则上避免在第9肋间以下穿刺,以免损伤膈肌和腹腔脏器(肝脏、脾脏和胃等)。
并发症
1.气胸 胸腔穿刺抽液时约10%患者可出现不同程度的气胸,其中20%需进一步处理。胸穿产生的气胸有两种情况,一种是气体从外界进入,如接头漏气、更换穿刺针及三通活塞使用不当等,一般气胸量少,无临床症状,仅在摄片复查时发现,无须特殊处理。另一种是穿刺针损伤肺脏及脏层胸膜所致,如无症状可严密观察并连续摄片随访气胸进展情况,通常刺伤的肺可能自行愈合,气体能自行吸收;如有症状或胸片提示气胸加重,则需再次胸穿抽气或行胸腔闭式引流术。
2.出血 多由针尖损伤所致,若损伤皮下血管导致皮下瘀血或损伤肌肉间血管导致胸壁血肿,一般不需处理。若损伤肋间动脉可引起较大量出血,形成血胸,则需根据出血量及发展趋势应用止血药物、胸穿抽出积血或胸腔闭式引流,必要时须剖胸止
血。肺损伤一般出血量较少,可引起咯血,小量咯血可自止,若咯血量大或持续,则应剖胸手术处理。
3.膈下脏器损伤 胸穿有可能导致膈肌、肝脏、脾脏甚至腹主动脉损伤,此类并发症较为少见。在低位穿刺时只要注意到膈下脏器并准确定位,一般均能避免。低位胸腔穿刺后若出现失血征象或腹痛、腹胀甚至腹水体征,应考虑到膈下脏器损伤的可能,及时行相应检查以明确诊断,该类损伤只要及时发现,积极手术处理,多能治愈。
4.胸膜反应 部分患者在胸腔穿刺过程中出现头晕、出冷汗、面色苍白、恶心、呕吐、心悸、胸闷等症状,严重者可发生心率减慢、血压下降甚至晕厥,称为胸膜反应。此现象多发生于精神高度紧张的患者,为血管迷走神经反射增强所致。出现胸膜反应时须中止操作,让患者平卧休息,多数情况下可自行缓解,必要时少量应用镇静剂。若患者血压及心率下降明显,可酌情应用肾上腺素或阿托品处理。对精神高度紧张患者,除穿刺前耐心解释外,可适量应用镇静剂,操作时穿刺点选择于背部,充分局部麻醉,多可避免其发生。
5.复张性肺水肿 大量胸腔积液短时间抽液量过多,肺组织快速复张导致单侧复张性肺水肿,患者可有不同程度的低氧血症和低血压。复张性肺水肿发生机制不明,可能与以下因素有关:①长期肺萎陷。②肺组织膨胀过快。③肺毛细血管通透性增加。④肺泡表面活性物质减少。复张性肺水肿一般发生于穿刺后即刻或1h内,表现为较剧烈咳嗽、呼吸困难、胸痛、心悸、烦躁不安、咳较多量白色或粉红色泡沫样痰,并可伴有发热、恶心、呕吐等,体格检查可有患侧肺满布湿罗音、呼吸频率加快、心动过速等。治疗原则是迅速纠正低氧血症及稳定血流动力学状态,措施包括吸氧、扩张支气管药物、利尿剂、强心剂、糖皮质激素、补充胶体等,严重者可给予机械通气。复张性肺水肿临床上较少见,只要对长期大量胸腔积液患者进行胸穿抽液时不过快过多(首次抽液不超过600 ml,复抽不超过1000 ml),则能预防其发生。
6.胸腔感染 胸腔积液患者合并存在免疫力低下、糖尿病、低蛋白血症等,在反复多次胸穿时有可能发生胸腔感染,若发生则按急性脓胸处理,应用有效抗菌药物、充分胸腔引流及全身支持治疗。
7.肿瘤种植 癌性胸水在胸穿抽液时肿瘤细
胞有可能沿针道种植,胸膜间皮瘤发生率较高,其他肿瘤较少见。在局麻时如已抽到胸水,即应退出注射针,而不要将含有胸水的麻醉剂再注入组织内,可